白内障手術について
白内障とは
白内障とは
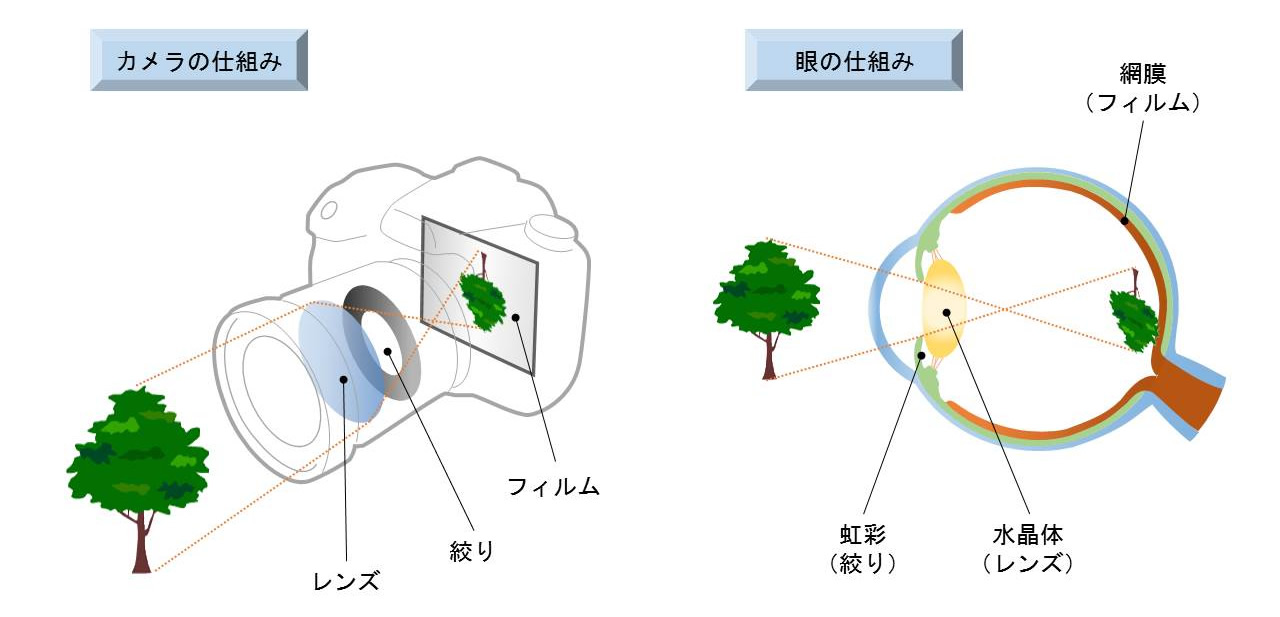
眼は、よくカメラに例えられます。眼に入ってくる光や映像は、水晶体と呼ばれるレンズを通って眼の奥に像を結びます。この水晶体はカメラではレンズ、眼の奥はフィルムにあたります。つまり我々は、すべての映像を、水晶体を通して視ているわけですから、この水晶体は、綺麗な透明のレンズでないと困ります。しかし、この水晶体が濁ってしまう病気が白内障です。白内障になると、濁ったレンズを通してものを視なければいけないので、後に述べます、様々な症状が出てきます。
白内障の原因
水晶体は目の中でレンズの役目をする重要な組織です。たくさんの細胞が水晶体嚢という袋の中で規則正しく配列することで、透明な状態を保っています。白内障はこの細胞配列が乱れ、均一性が崩れて水晶体が混濁した状態を言います。白内障の原因には先天性と後天性があり後天性が多いのですが、その中でも最も多いものが加齢によるものです。過去の調査では、50歳代で約40%、60歳代で約70%、70歳代で90%、80歳代では100%白内障になると言われていますので、残念ながら白内障を完全に予防することは出来ません。加齢以外の原因として、アトピー性皮膚炎、打撲などの外傷、糖尿病などの病気は若年者の白内障の原因となります。また、喫煙、紫外線暴露、放射線暴露も白内障を進行させる要因と報告されています。また一部の疾患に治療として使用するステロイド、痛風治療薬、向精神薬などは白内障を進行させることがあります。
白内障の症状
白内障が進行すると視力が低下しますが、それ以外にも様々な症状が出現します(下図)。
白内障によって視力が低下すると、メガネをかけても見えるようにはなりません。目の中のレンズが濁ってしまうので、目の外側にあるメガネを変えても視力が改善しないのです。加齢で進行する白内障は、水晶体の中心が黄色くなってくるので、全体的に黄色く見えることがあります。また、かすみやまぶしさ(羞明)が出ることがあり、白内障のない人ではまぶしく感じない弱い光でもまぶしさを感じるようになります。もう一つ特徴的な症状として、ものがダブってみえる(複視)ことがあります。車を運転していて道路中央のラインが2重に見えたりします。
視力低下、かすみ、まぶしさ、ダブってみえる等の症状がある方は、白内障の可能性がありますので、眼科を受診して精査を受けて下さい。

白内障の治療について
白内障の主な原因は加齢ですので、進行してしまうと元に戻すことは出来ません。日本では白内障予防のための点眼薬としてピレノキシン点眼薬(商品名:カリーユニ、カタリンK)、グルタチオン点眼薬(商品名:タチオン)のみが処方されています。その他、インターネットで検索すると「白内障が改善する」と謳った海外製の点眼薬も市販されていますが、その効果を証明するデータはまだ少なく、日本での認可は下りていません。白内障は前述のとおり、水晶体中の蛋白質が変性を起こすことで発症しますが、最近の研究では、白内障の早期には点眼薬が有効であるという報告もみられます。
しかし前述のように、これらの点眼薬には一度進行してしまった白内障を透明にする効果はありません。よって現在の白内障に対する主な治療は手術です。手術と言うと不安になる患者さんも多いと思いますが、現代の白内障手術による術後成績は非常に良好です。白内障という診断を受けたら、自分の白内障がどの程度であるか、どの様な治療が必要かを主治医に相談して下さい。
白内障手術について
白内障の手術とは
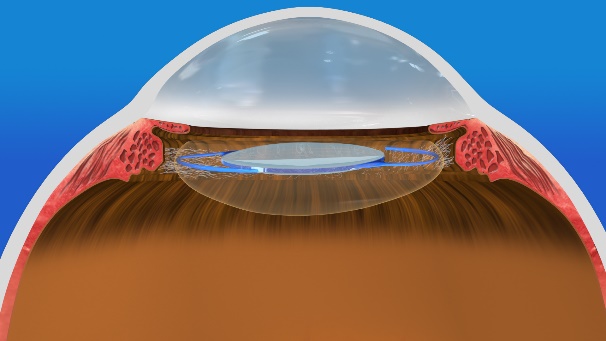
上の説明のように、水晶体は、一度濁ってしまうと(図1-1)、薬物などの治療では透明には戻りませんので手術治療が行われます。これは濁った水晶体を取り出して(図1-2)、代わりに人工のレンズを移植する手術です(図1-3)水晶体は、透明な袋(水晶体嚢と言います)と、その中身から構成されています(図2)
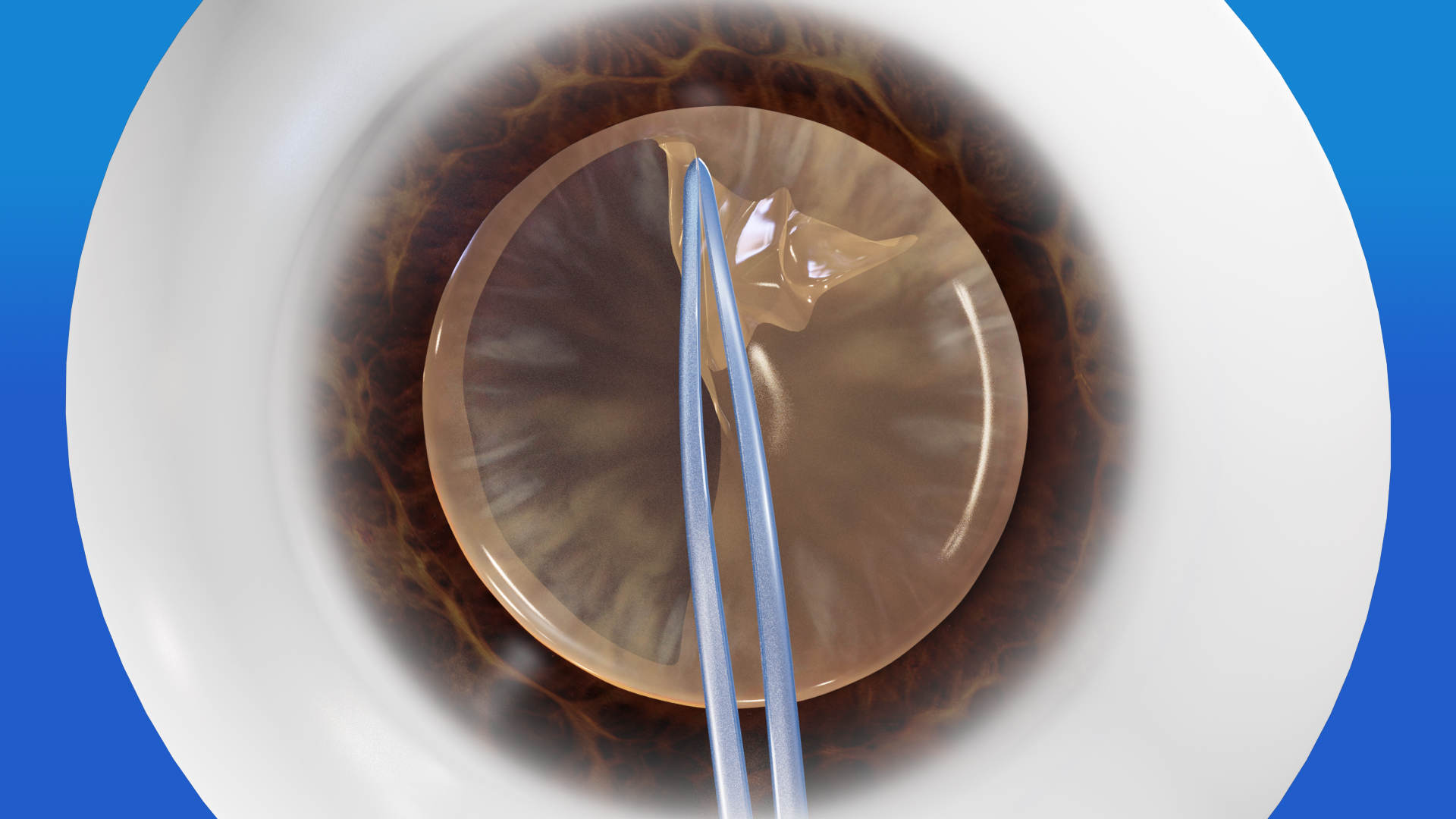
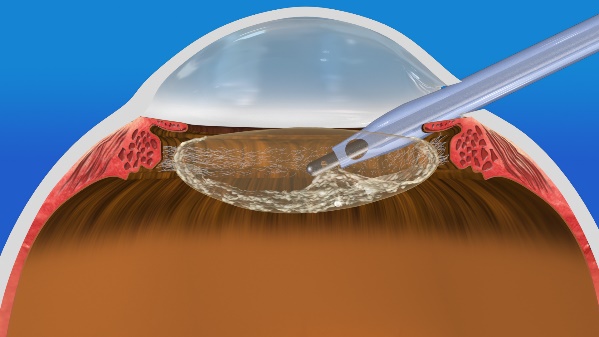
白内障で濁るのは、中身だけですので、先ず、袋(水晶体嚢)に窓を開けて、中身だけを取り出し、残った窓の開いた水晶体嚢の中に眼内レンズを固定します。(図3-1~図3-4)
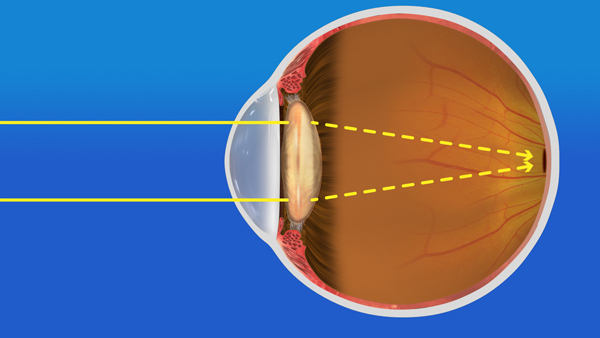 |
図1-1 水晶体が濁っているので、眼に映像が入らない |
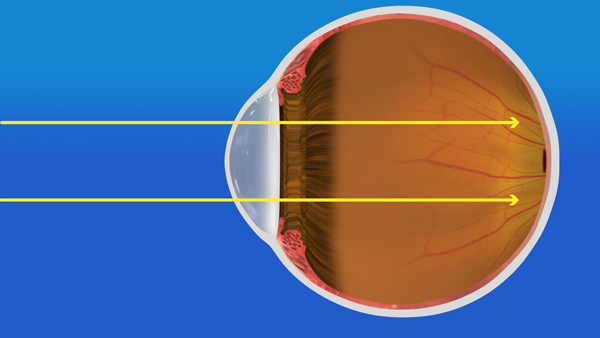 |
図1-2 濁った水晶体を摘出する(映像は邪魔されずに眼の中に入るが、このままではピントは大きくずれている) |
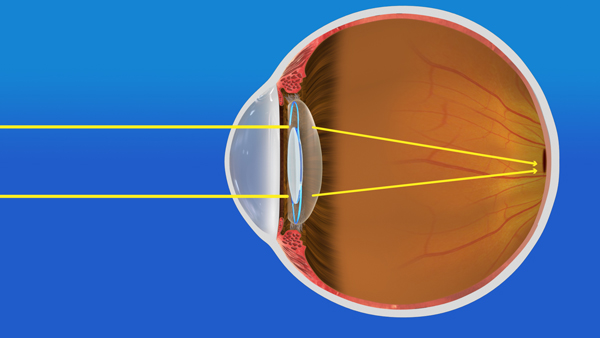 |
図1-3 代わりに眼内レンズを移植する。 |
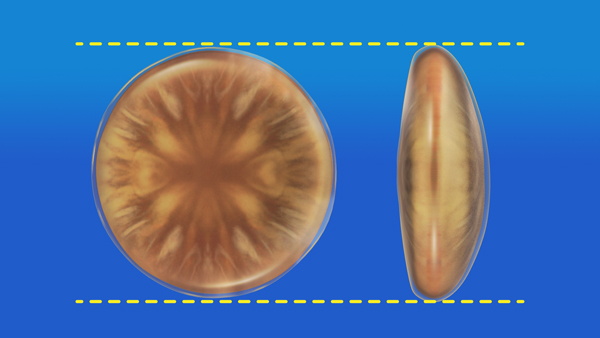 |
図2 水晶体は周りの透明な袋と透明な中身から出来ている。白内障では中身だけが濁る。 |
 |
 |
| 図3-1 | 図3-2 |
 |
 |
| 図3-3 | 図3-4 |
小さな傷口から、水晶体嚢の前面に窓を開ける(図3-1)
濁った中身を全て取り出す(図3-2)
窓の開いた透明の水晶体嚢だけが残る(図3-3)
残った水晶体嚢に眼内レンズを入れる(図3-4)
眼内レンズの役割
眼内レンズは、濁った水晶体のかわりに挿入する人工のレンズです。白内障手術時には、ピント合わせをする水晶体を取り除くので、代わりにこの働きをするレンズが必要で、これが眼内レンズです。つまり、白内障手術によって、濁った水晶体からクリアな眼内レンズにすることで、患者さんの明るい視界をもたらすことが可能になります。さらに、老視を軽減する多焦点眼内レンズや乱視を軽減するトーリック眼内レンズなど、追加の役割を持つ眼内レンズが登場しています。今後も技術の進歩により、新たな役割をもつ眼内レンズが登場する可能性もあります。
合併症
・感染(術後眼内炎)
手術中もしくは術後に眼内に細菌が侵入し増殖した状態です。昔と比べて傷の大きさが小さい現在の白内障手術では術後眼内炎の頻度は約0.05%なので、実際に起こす確率は非常に低いです。感染を予防するために術前には眼周囲および眼表面の消毒を行い、術後には抗生剤の点眼を行います。炎症の程度は様々ですが、炎症が強く重篤なものでは急激に悪化することがあり、その場合には緊急手術が必要になります。炎症が強い場合には視力障害の後遺症が残ることがあります。
・眼内レンズ挿入不可
白内障手術では通常、特に合併症などがなかった場合には1回の手術で白内障の吸引除去から眼内レンズ挿入まで終えることが可能です。ただし、まれに水晶体の支持組織が弱く水晶体を全て取り除けない場合や水晶体は取り終えたが眼内レンズを挿入・固定する組織が弱い、もしくは損傷がある場合には初回手術で眼内レンズを挿入できないことがあります。多くの場合は、後日二次的に眼内レンズを挿入する、または縫い付けることで対処することができます。→眼内レンズ縫着・固定の項参照
・術後屈折誤差
術前に決めた眼内レンズのピントの位置にずれを生じることがあり、術後屈折誤差といいます。近年、測定機器の性能が向上し屈折誤差は減少してきましたが、まれに誤差が大きくなることがあります。特に元々遠視や近視が強い方、過去にレーシックなどの屈折矯正手術を受けられた方などでは屈折誤差が大きくなりやすいので注意が必要です。
・後発白内障
眼内レンズを納めている袋の部分(水晶体嚢)が術後数ヶ月~数年経って濁ってくることがあり、これを後発白内障といいます。起こる頻度は10~30%で術後経過が長くなるとその割合が徐々に増加していきます。症状としては、白内障と同じように物がかすんで見え、視力低下をきたします。後発白内障で視力低下をきたした場合には外来でレーザーを用いて濁りを除去することが出来ます。通常、一度レーザーを行えば再度濁ることはまれですが、小児など特殊なケースでは後発白内障が再発することがあります。
・駆逐性出血(脈絡膜出血)
現在の小切開白内障手術では眼内炎と同じく頻度は非常に低い(0.03~0.06%)ですが最も重篤な合併症のひとつです。コントロール不良な高血圧や糖尿病がある方、過去に眼手術の既往がある方などは、通常よりも起こす確率が高くなることがありますので主治医に申し出て下さい。
手術に注意のいるケース
・外傷の既往
過去に眼をぶつけたことがある方、交通事故などで顔面打撲をしたことがある方はその時の衝撃で眼の中の水晶体の支えが弱っていることがあります。外傷の既往があっても通常通り手術が可能なこともありますが、場合によっては水晶体嚢の補強が必要となったり、初回手術で眼内レンズが挿入できないことがあります。昔の外傷でも手術に影響することがありますので、外傷の既往がある方は主治医に申し出て下さい。
・小児
子供の白内障は程度にもよりますが、大人になったときに視力が十分にでない(弱視)の原因となることがありますので、適切な時期に治療を行うことが重要です。白内障の程度によっては手術の必要がないこともあります。子供の黒目の中央が白く見える場合(白色瞳孔)には白内障の可能性がありますので早めに眼科へ受診してください。
・超高齢者(85歳以上)
超高齢者の方であっても白内障によって視力低下をきたしており、日常生活に不自由している場合には手術を検討します。超高齢者の場合には、眼球の色々なところが60代、70代の方よりも弱っている場合があります。具体的には、水晶体の支えが弱い、瞳孔の開きが悪い、白内障が進行しているなどの理由で手術の難易度が高いことがあります。また、手術は原則局所麻酔で行いますが、術中に身体や眼が動いてしまい、じっとしているのが難しいことがあります。手術を受けることで得られる利益と想定されるリスクについて主治医とよく検討の上、手術を行うことをお勧めします。詳しくは、次項を御覧下さい。
・術中虹彩緊張低下症候群(IFIS)
IFISは前立腺肥大症治療薬を内服されている方に起こる眼の副作用で、白内障手術の際中に虹彩脱出や瞳孔径の縮小(縮瞳)をきたすものです。この内服されている方の発症頻度は30~40%です。手術中にIFISがみられた場合には適切な対策をとらないと時には合併症を招くことがあります。前立腺肥大症治療薬を内服されている方は白内障手術を検討する際に主治医に申し出て下さい。
特殊な白内障手術
1.小児の白内障
子供でも白内障が起こることがあります。生まれつき(先天性)の場合や成長とともに現れ進行するもの(発達白内障)があり、頻度は子供250人にひとりくらいという報告があります。その原因はわからないものもありますが、両眼で発症する場合の多くは遺伝性です。片目だけの白内障の場合は全身の病気とは関係ない場合が多く、外傷などもその原因です。具体的な原因として常染色体優性遺伝、染色体異常、子宮内感染(風疹、トキソプラズマ、サイトメガロウイルスなど)のほか、さまざまな全身疾患・症候群に伴って起こるものが報告されています。
瞳の中に白い濁りがある場合やご家族に先天白内障の方がいらっしゃる場合、眼振(眼の揺れ)や異常な眼の動き、斜視がある場合には、白内障の場合もありますので、「眼科を受診なさった方がよいでしょう。」多くの新生児で見つかる白内障は小さく視力の発達の妨げにならないことが多いのですが、一部の子供で重度視力障害をきたします。軽度の白内障の場合でも進行しないかどうか、定期的に眼科で検査を受ける必要があります。
本当に視力障害をきたすと判断された先天白内障は成人に起こる白内障と違って、早く発見して手術を行わないと、視力の発達が妨げられて高度の弱視になってしまう可能性があります。とくに、乳児期の特殊なものでは早く手術を行うほうがよいと考えられています。そうすることによりきれいな画像を網膜に送ることができます。
新生児や子供の白内障手術では全身麻酔による顕微鏡下手術が行われます。濁った水晶体は小さな傷口から吸い出すことが可能です。そのあとの対応ですが、術後にコンタクトレンズ・無水晶体用眼鏡による矯正が必要です。2歳以降に白内障が進行して手術が必要になった場合には、成人と同じように眼内レンズを挿入する手術法の適応となることがありますが、度数が変化するため術後に眼鏡による矯正が必要です。
先天白内障の眼には、他にも色々な合併異常が見つかることがありますので、手術の適応や手術法はそれぞれ異なります。先天白内障で手術治療を受けた場合には、良い視力を伸ばすために、就学後までご家庭で弱視訓練に取り組む必要があります。悪い方の目の弱視などあれば、健眼遮閉(片眼性の場合に良い方の眼をアイパッチで隠して悪い眼の方を使わせる訓練)を開始すると、最良の視力が発達します。また緑内障、網膜剥離などを併発することがあるため、成人になっても定期的に眼科で検査を受ける必要があります。 以上のことに加え、子供の手術では眼球の大きさが小さいなど成人の白内障よりも難易度が高いことがあり、小児白内障手術を実施している医療機関へ受診することが望ましいです。
2.眼内レンズ縫着・固定
眼内レンズを挿入して目のなかで固定する場合には、濁った水晶体を吸い出した後に水晶体嚢という袋の中に固定する方法や袋の上に固定する方法があります。水晶体嚢は天然の糸のようなもの(チン小帯)で端が留まっていますが、加齢や外傷あるいは偽落屑症候群などでこれらが弱くなったり断裂したりしている場合があり、この際には水晶体嚢を使って眼内レンズを固定する場所がなくなってしまいます。このような場合には眼内レンズの支持部というレンズ本体ではない部分を糸などを使い、眼球の壁にあたる強膜という部分に直接固定する特殊な手術を行う場合があります。手術の途中からこの手術を追加する場合は大変時間がかかる場合あり、硝子体切除が必要な場合も多く、施設によっては日を変えて準備を整えて続きの手術をしたり、別の施設に紹介したりして続きの手術を行う場合があります。
その他
1.青視症
青視症とは、それまで水晶体によってカットされていた青色光線がカットされなくなったことにより、青いものが非常に鮮やかに見える症状のことです。水晶体は、加齢と共に黄色みを帯び、青色の光を遮るようになりますが、白内障の手術でこの水晶体を除去し、眼内レンズ取り替えると、急に、若い頃と同じように多くの青色光が目に入射するようになります。そのため、手術以前に比べて青い色が鮮やかに見えるようになります。これを青視症といい、その後目が慣れていくため、約3ヶ月ほどで、意識しないで物を見ることができるようになります。
2.飛蚊症
手術後にものがちらちら飛んでみえる飛蚊症を自覚する場合がありますが、その原因の多くは、本来加齢によって現われる飛蚊症が、白内障のために一旦気づかなくなり、術後に濁りがなくなって初めて気づくというものです。ただし、非常にまれですが、網膜裂孔など、他の疾患が同時期に発生していることもありますので、念のため診察をうけて頂く方が無難です。
3.グレア
術後色んな方向からの光が眼に入るので人工レンズの反射した光が散乱してそれがわかってしまう方がおられます。比較的若年で、瞳孔(ひとみ)の大きい人に起こることが多いです。強い光源を見た場合や夜間に生じることが多く、グレア(光が長く伸びてまぶしく見えること)やハロー(光の周辺に輪がかかってみえること)と症状をわけて呼ぶことがあります。当初は気になるかも知れませんが徐々に慣れて来る事がほとんどです。ハロー、グレアとは一種の光の乱反射です。単焦点レンズでも稀に見られますが、二重焦点レンズの方が構造上、通常の眼内レンズに比べ多いといわれています。まれに耐えられない程強い時は、眼内レンズの摘出を余儀なくされることもあります。
4.手術時間
標準的な手術時間は15分から20分くらいです。手術が難しい場合、特に手術中に後嚢破損やチン小帯断裂などが発生した場合には追加手術が必要になり1時間以上かかる場合があります。
乱視矯正眼内レンズ
白内障手術と同時に乱視が矯正出来る眼内レンズ (トーリック眼内レンズ)
乱視矯正眼内レンズ(トーリック眼内レンズ)は、白内障手術に使う眼内レンズの1つで、眼鏡のように乱視を治すことができます。
眼球はカメラによく例えられますが、眼球の光学系(レンズ系)は角膜と水晶体というレンズ2枚組で構成されています。乱視はこれらのレンズ(角膜・水晶体)の歪みによって焦点が1つに結ばれず、ぼやけてしまう状態です。 乱視があるとものがブレて見えてしまうため、良好な裸眼視力が得られにくく、眼鏡による矯正が必要となる場合があります。
白内障手術は水晶体の手術ですので、手術により水晶体の歪みはなくなりますが、角膜の歪み(角膜乱視)は白内障手術をしても変わりませんので、手術後も乱視の影響を受けてしまいます。このような場合、乱視矯正眼内レンズを使用することにより、乱視の影響を軽減することが可能になります。
乱視矯正眼内レンズは角膜乱視がある多くの患者さんに適応となりますが、角膜の形状が不規則な場合や、角膜の歪みが非常に強い場合は、乱視矯正眼内レンズでも乱視を完全には矯正しきれないこともあります。したがって、乱視矯正眼内レンズは、すべての乱視のある方が対象となるわけではないこと、また乱視を完全に治すレンズではなく「乱視を軽減できる眼内レンズ」とお考えいただくのがよいでしょう。
海外では乱視矯正眼内レンズを使うと先進的な技術を取り入れた特殊な眼内レンズとして治療費が高くなる場合が多いですが、日本では乱視矯正眼内レンズを用いた白内障手術は、今までの乱視矯正機能をもたない通常の眼内レンズ同様に、保険適応としての手術が受けられますので、治療費は通常の眼内レンズを使った場合と全く同じ点で、すぐれた制度と言えます。
多焦点眼内レンズ(遠近両用眼内レンズ)
多焦点眼内レンズとは
多焦点眼内レンズは、遠方と近方にピントが合う遠近両用レンズです。2007年に厚生労働省の承認を受け、2008年7月に先進医療として承認されました。
白内障によって濁った水晶体を摘出し、その代わりに眼内レンズを挿入しますが、今までは単焦点眼内レンズのみの使用が可能でした。眼内レンズはピントを合わせる調節機能を持っていないので、若い頃のように見たいすべての距離にピントを合わせることは不可能で、ほとんどの場合、遠くか近くのどちらかに眼鏡が必要となります。例えば、遠方が見えるように単焦点眼内レンズを挿入した場合には、車の運転などは眼鏡なしでも可能ですが、新聞や本など近くの字を読みたい時には近用眼鏡(いわゆる老眼鏡)が必要です。
多焦点眼内レンズは、2か所もしくは3か所にピントが合うため、若いころのようにすべての位置にピントが合うわけではありませんが、遠方と近方が見える事で日常生活は非常に楽になります。多焦点眼内レンズにより、眼鏡に依存しないもしくは眼鏡の使用頻度を減らすことが可能となり、QOL(quality of life)の向上が期待されます。
詳しい情報は JSCRS多焦点眼内レンズ情報サイトへ
Q&A
Q:手術は何時受ければ良いですか?
世界の失明原因の第一は依然、白内障で、失明全体の40%です。また視力低下や失明による社会への負担は少なくありません。また白内障は、高齢者のほとんどに発症するため、高齢化の進んだ国では患者数も多く、日本も世界的にみて高齢化が進んでいることから、眼科医の行っている手術の85%が白内障手術です。
さて、ではいつ手術を受けるべきかですが、受ける人の社会的な因子、つまり生活に支障をきたすかどうかが一番の問題となります。たとえば白内障初期で、自覚症状の乏しい場合は良いですが、白内障が進行して、眼鏡が役に立たなくなったり、車の運転や日常生活に不便を感じることが多くなったら、早めに手術を受けた方が良いでしょう。いつ手術を受けるかは「自分が不便だと思った時が、手術を受ける時期」と考えて良いでしょう。
50代で免許のために受ける人や、90歳まで生活に不自由を感じていなかったので受けなかったケースもあります。
ただし、場合によっては早めに手術を受けるべきケースもあります。たとえば進行した白内障は、放置すると他の眼の病気(緑内障、ぶどう膜炎)を引き起こすこともあります。
その様な場合は医師の判断を仰いだ方がいいでしょう。
現在日本で行われている白内障手術は精度、安全性、必要な時間においても非常に完成度が高いものです。それを裏付けるものとして、その質と費用に関して色々な角度から諸外国と比較研究された報告書がありますが、日本の白内障手術は、高いquality of life(QOL)を得られる割に、費用は非常に安く、欧米の半分程度と言われています1-3)。ですので、安心して受けられる手術のひとつと言えます。
1)Brown MN et al: Evidence-Based to Value-Based medicine. American Medical Association. Chicago.2005.
2)Hiratsuka Y et al, Eye Care Compartive Effectiveness Research Team: Cost-effectiveness of cataract surgery in Japan. Jpn J Ophthalmol .55:333-342.2011.
3)Hiratsuka Y et al.* Cost-utility analysis of cataract surgery in Japan: a Probabilistic Markov modeling Study. Jpn J Ophthalmol .57:391-401.2013
Q:手術以外に治療はありますか?
現在白内障に対して、点眼薬や内服薬がありますが、どれも進行を遅らせる程度の効果で、濁った水晶体である白内障を、透明な水晶体に戻す効果は得られないとされています。
ですから、濁った水晶体を取り出す手術のみが根本的な治療です。
Q:費用はどれくらいですか?
現在の健康保険適応の白内障手術費用はおおよそ決まっています。しかし健康保険の制度によりご本人の本人負担割合(全部の費用の1-3割)、さらに年収による高額療養費制度による上限が定められており、支払額は異なります。おおまかな自己負担額が表1.2です。また、入院での手術(病院、有床診療所)や日帰り手術では費用も異なります。手術を受ける医療機関、また保険者又は市町村の老人保健担当窓口へ問い合わせるのが一番でしょう。
多焦点眼内レンズを使った白内障手術に関しては、下の表は当てはまりません。JSCRS多焦点眼内レンズ情報「レンズの費用」を御覧下さい。
| 片眼 | 両眼 | |||
|---|---|---|---|---|
| 同日手術 | 別月手術 | |||
| 70歳未満 | 3割負担 | 約50.000円 | 約80.000円 | 約100.000円 |
| 70歳以上 | 1割負担 | 約12.000円 | 約12.000円 | 約24.000円 |
| 2割負担 | 約12.000円 | 約12.000円 | 約24.000円 | |
| 3割負担 | 約44.000円 | 約44.000円 | 約90.000円 | |
| 両眼 | |||||
|---|---|---|---|---|---|
| 1回入院 | 2回入院 | ||||
| 片眼 | 同日手術 | 別月手術 | |||
| 70歳未満 | 3割負担 | 約80.000円 | 約80.000円 | 約80.000円 | 約130.000円 |
| 70歳以上 | 1割負担 | 約25.000円 | 約40.000円 | 約50.000円 | 約50.000円 |
| 2割負担 | 約50.000円 | 約50.000円 | 約50.000円 | 約90.000円 | |
| 3割負担 | 約70.000円 | 約80.000円 | 約80.000円 | 約140.000円 | |
| 片眼 | ||
|---|---|---|
| 70歳未満 | 3割負担 | 約50.000円 |
| 70歳以上 | 1割負担 | 約12.000円 |
| 2割負担 | 約12.000円 | |
| 3割負担 | 約44.000円 | |
| 両眼 | ||
|---|---|---|
| 同日手術 | ||
| 70歳未満 | 3割負担 | 約80.000円 |
| 70歳以上 | 1割負担 | 約12.000円 |
| 2割負担 | 約12.000円 | |
| 3割負担 | 約44.000円 | |
| 別月手術 | ||
| 70歳未満 | 3割負担 | 約100.000円 |
| 70歳以上 | 1割負担 | 約24.000円 |
| 2割負担 | 約24.000円 | |
| 3割負担 | 約90.000円 | |
| 片眼 | ||
|---|---|---|
| 70歳未満 | 3割負担 | 約80.000円 |
| 70歳以上 | 1割負担 | 約25.000円 |
| 2割負担 | 約50.000円 | |
| 3割負担 | 約70.000円 | |
| 両眼(1回入院) | ||
|---|---|---|
| 70歳未満 | 3割負担 | 約80.000円 |
| 70歳以上 | 1割負担 | 約40.000円 |
| 2割負担 | 約50.000円 | |
| 3割負担 | 約80.000円 | |
| 両眼(2回入院) | ||
|---|---|---|
| 同日手術 | ||
| 70歳未満 | 3割負担 | 約80.000円 |
| 70歳以上 | 1割負担 | 約50.000円 |
| 2割負担 | 約50.000円 | |
| 3割負担 | 約80.000円 | |
| 別月手術 | ||
| 70歳未満 | 3割負担 | 約130.000円 |
| 70歳以上 | 1割負担 | 約50.000円 |
| 2割負担 | 約90.000円 | |
| 3割負担 | 約140.000円 | |
Q:入院、日帰り、どちらが良いですか?
白内障手術は超音波乳化吸引術の進歩により創部が小さくなり、手術による炎症など負担が軽減したため、日帰りでの手術が可能となり、入院日数も短くなってきています。現在、日本では約45%の方が日帰りで白内障手術を受けています。
日帰り手術の利点は、術後、病院という不慣れな場所ではなく自宅という慣れた環境で過ごせるということです。しかし、術後の合併症を早くみつけるために、こまめな通院が必要になります。入院手術の利点は、通院が困難な方でも手術が受けられ、術後点眼や衛生管理などを医療スタッフが助けてくれることや、術後のトラブルにも早く対応ができることです。しかし、入院費用がかかることや自宅に帰れない不安を感じるといった問題点もあります。
以上を踏まえると、日帰り手術が適するのは比較的元気で、目を含め全身に大きな病気がない方、ご自身だけで通院出来る方や、通院のためにご家族の協力が可能な方。
入院手術が適するのはご高齢で全身疾患を持っている方や、術後の自己管理が不安な方、体の自由が効かないまたはご家族の協力が難しい通院困難な方です。
どちらにしてよいか判断出来なかったり不安がある場合は、主治医や看護師に自分の希望を述べてよく相談すると良いでしょう。
Q:術後の安静はどれくらい必要ですか?
手術後も、以前のような厳しい生活制限はありませんが、以下の点に注意が必要です。
白内障術後、約2週間は細菌感染症予防が大切です。特に手術直後から48時間は十分に注意する必要があります。術後、傷口から細菌が入らないように術後1~2週間は目を触ったりこすったりしないように注意しましょう。入浴は術直後より可能ですが、首から下のみとなります。また、洗髪・洗顔も可能ですが、術後1~2週間は目に水が入らないように注意して下さい。顔は眼の周りを避けて、やさしくタオルで拭くようにし、洗髪は美容院などで、上向きで洗うようにすると安全です。
また、激しい運動や、重たい荷物を持つことも術後2週間は控えてください。汗やごみが目に入るようなことや、眼に圧力が加わることは良くありません。それ以外の散歩、軽い家事等の日常生活に制限はありません。術後は抗菌剤の点眼薬と、炎症を抑える点眼薬を医師の指示通りきちんと使用してください。
仕事の復帰時期や運転を始める時期などは病状や術後の状態によって異なりますので、何かわからないことがあれば、主治医とよく相談するようにしましょう。
Q:手術を受ければ必ず見えるようになりますか?
基本的には白内障による視力低下は、白内障手術による視力改善が期待できます。
ただし、もともと白内障以外にも視力低下をきたす疾患(角膜疾患・緑内障・網膜症など)を合併していれば、白内障手術のみでは視力改善が得られない場合があります。白内障以外の疾患の検索は、術前の診察や検査で十分に行いますが、特に進行した白内障などでは、術前検査の段階では明らかになっていなかった疾患が、術後に判明することもあります。
また、稀ですが、手術に伴う合併症により、術前よりも視力が低下したり、追加手術が必要になる可能性があります。予想される合併症やその確率は、個々の症例によっても異なるので、術前に主治医に確認をするとよいでしょう。
Q:眼鏡はいつ作れば良いですか?
手術の切開創も小さくなり、術後の眼球形状変化の問題はかなり改善されたため、術後1か月で眼鏡作成は可能な時代になりました。さらに、小切開創化や乱視矯正眼内レンズの使用により、術後乱視矯正をする頻度が減ったため、一時的にはレディメイドの近用眼鏡で間に合う方も増えてきています。それでも、高度に進行した白内障などでは、大きな切開創からの手術が必要な場合など、角膜乱視が落ち着くのに3か月以上を要するケースもあります。いずれにしても術後定期診察時に担当医と相談することが望ましいでしょう。
Q:眼内レンズは遠くに合わせるのが良いですか?近くに合わせるのが良いですか?
挿入する眼内レンズにより、術後屈折状態を決定することができるため、術前に患者さんと相談をして決めます。
一般的には、遠く(テレビや車の運転など、読み書き以外)に合わせ、読み書きなど、近くを見るときに老眼鏡を使うように仕上げることが多いのですが、もともと近視で普段は眼鏡をかけ、近くを見るときに眼鏡を外す習慣の方は、この習慣を変えない方が良いと仰る方もいらっしゃいます。
どちらに合わせるのが良いかは、その方のニーズによって異なってきますので、これまでのご自分の習慣や、現在のお仕事、ライフスタイルに合わせて、先ずご自分の希望を確認して担当医に伝えることが大切です。
Q:手術に難度の違い(やりやすい、やりにくい)はありますか?
人間の目は形は同じでも十人十色少しづつ違い、目が小さい人、大きい人など様々です。
それに対して白内障を吸い出す超音波装置は同じ大きさなので、奥目の人、目が小さい人ではやりにくく手術に手間がかかる場合があります。また水晶体は天然の糸のようなもの(チン小帯)で端が留まっていますが、加齢や外傷あるいはある種の眼の疾患などでこれらが弱くなったり断裂している場合があり、この際には非常に難しくなります。特に手術中にチン小帯という糸が断裂したりすると通常の手術の途中から別の手術を追加するようになり大変時間がかかる場合あります。また硝子体切除が必要な場合も多く、施設によっては日を変えて準備を整えて続きの手術をしたり、別の施設に紹介したりして続きの手術を行う場合があります。
最近マスコミでよく見かける「白内障手術は、ごく短時間」といった主旨の報道は、全ての方に当てはまるわけではないことを、知っておく必要があります。
Q:眼内レンズには寿命がありますか?
人体(眼内)という安定した環境にある場合には、眼内レンズの寿命は人間よりもはるかに長いと考えられます。
眼内レンズが発明されたのは1940年代でその後さまざまな改良が行われ、現在では小さな傷で済む折りたたみ式のアクリル製もしくはシリコン製のものが主流となっています。正式に認可された眼内レンズであれば、その耐久性に関する試験を通過し、眼内に入れても視力に影響するような劣化は起こらないことが確認されていますので心配いりません。但し、保険診療ではなく自費診療の手術の場合には使用する眼内レンズが国内未認可の場合があり、その際にはレンズの耐久性や安全性について主治医からよく説明を受けるようにしてください。
その他、よくある質問
Q:眼を擦ったら眼内レンズがずれませんか?
眼内レンズはコンタクトレンズとは違い、眼の中に入れますので、よっぽどの強い外傷を受けない限り、外からの力で動いたりずれたりすることはありません。
Q:緑内障がありますが,手術は受けられるでしょうか?
緑内障の有無と、白内障手術の可否は,基本的には関係がないので、大丈夫です。
また、ある種の緑内障では、白内障手術をすることで、病気の進行や発作のリスクを下げる事が出来ます。
Q:糖尿病を患っていますが、手術は出来るでしょうか?
糖尿病のコントロールが不良の時は、術後の感染リスクが高まるので、内科での治療をしっかりとコントロールされてから手術を受けられることをお勧めします。
血糖のコントロールが良くされている方ならその限りではありません。